El climaterio está considerado como el periodo de la vida en la muer, donde se enfrenta por muchos años a variados y múltiples cambios somáticos y anímico-afectivos, que son el resultado de la deficiencia en la producción de estrógenos por el ovario.
Por lo tando, el climaterio es todo un proceso de cambios que incluye tres diferentes etapas en función alos cambios menstruales, es decir se considera como el periodo que precede a la menopausia y que transcurre porterior a ésta, acompañado de los síntyomas característicos de este estadio de la vida femenina.
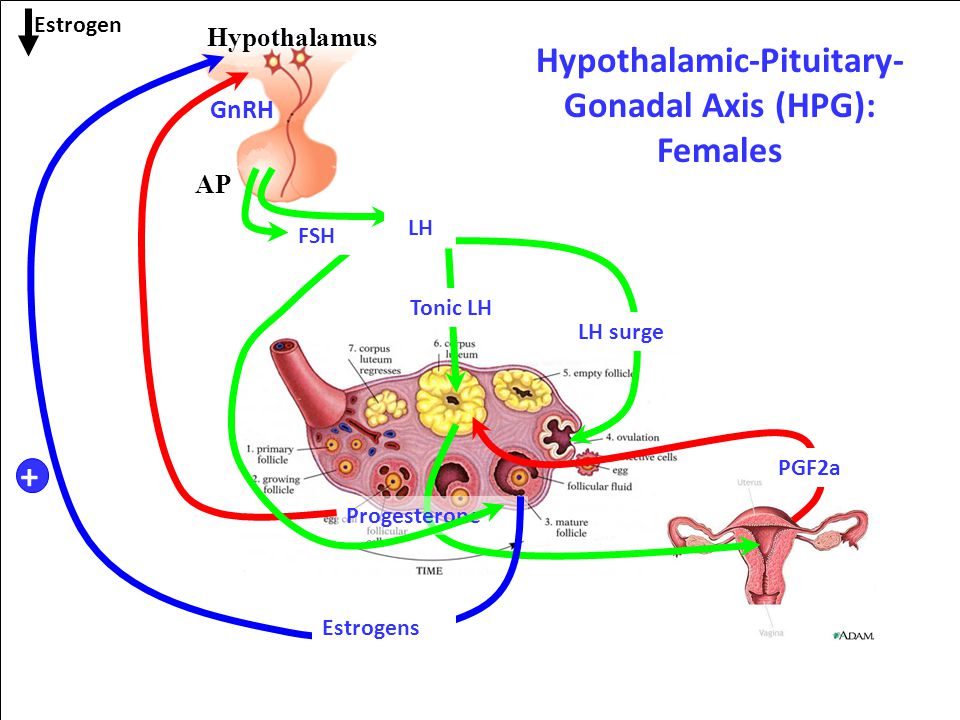
Para fines de estudio y control clínico el climaterio se ha clasificado en tres periodos que son premenopausia, menopausia y posmenopausia, los cuales corresponden a estados hormonales completamente diferentes, pero que resulta complicado la separación de cada uno de estos periodos por lo cambios hormonales dinámicos que se presentan en un tiempo muy corto, aunque por las características de cada uno de ellos deben tratarse en forma diferente y en secuencia.
PREMENOPAUSIA
Es la etapa en que se inician los trastornos menstruales acompañados de los síntomas psico-afectivos de baja intensidad, caracterizado por cambios hormonales donde FSH (hormona folículo estimulantes) se encuentra elevada, con LH (hormona luteinizante) y estradiol (e2) aún dentro de parámetros considerados como normales.
Las concentraciones hormonales utilizadas como parámetros de referencia normales son para FSH (5-60 mUI/ml, LH 10-50 mUI/ml y E2 120 - 320 pg/ml, aunque se debe tener en cuenta que entre cada uno de los laboratorios puede haber variaciones, dependiendo de las técnicas analíticas y las curvas de calibración, por lo que deben ser consideradas las concentraciones que muestran como normales.
MENOPAUSIA
Se define como la fecha de última menstruación , la cual se confirma clínicamente por ausencia de sangrado uterino durante un lapso de 12 meses, por lo tanto el diagnóstico es retrospectivo, ya que en términos puristas se considera que este periodo comprende sólo unos cuantos días cuando no se presentó esta última menstruación , pero todo este periodo se caracteriza por cambios hormonales, donde FSH y LH se encuentran elevadas y el estradiol tiene concentraciones discretamente bajas, las cuales no son suficientes para estimular al endometrio uterino.
Los síntomas clínicos del climaterio se manifiestan con intensidad varible.
POSMENOPAUSIA
Es la etapa que inicia posterior a los 12 meses de ausencia en la menstruación y en el que se establece toda la sintomatología del climaterio en forma intensa, con cambios hormonales los cuales están representados por FSH y LH elevados, así como concentraciones de estradiol muy baja. que para fines de cuatificación se reportan como indetectables.
EPIDEMIOLOGÍA
En las últimas décadas ha habido un incremente en la esperanza de vida de la población general, por lo tanto el promedio de vida de las mujeres se ha acrecentado, debido a las mejoras en la calidad de vida y de los servicios de salud, que se ven favorecidos por los cambios sociales y de cuidados autopersonales, por lo tanto la esperanza de vida se ha incrementado a 82 años en las mujeres, con una tendencia a llegar a mayor edad de acuerdo a las proyecciones para los siguientes años.
El crecimiento poblacional en México se ha visto en aumento en forma considerable en los últimos decenios, lo que hace patente que también el incremento en la población femenina con edad por arriba de los 50 años es cada vez mayor de acuerdo a las estadísticas nacionales realizadas por el INEGI.
HISTORIA DE LA ACEPTACIÓN PARA EL USO DE LOS ESTRÓGENOS
A través de los años los estrógenos como terapia hormonal (TH) ha sido cambiante, ya que de acuerdo a los informes de investigación realizados a través de los muchos años desde que se inició el uso de estrógenos, se les han encontrado riesgos y beneficios, que de acuerdo a las tendencias de la época se ha recomendado su uso o su rechazo, pero desde el año 1920 en que fueron sintetizados químicamente los estrógenos hasta nuestros días se han descrito una serie de eventos cruciales que nos sitúan en una serie de acontecimientos similares a lo ocurrido con los reportes de los estudios WHI (Women Health Iniciative).
Así, históricamente en el año de 1935 se recomendó que los estrógenos debían utilizarse para el tratamiento de los síntomas vasomoteres, además se dijo que mejoraba la vaginitis atrófica y que tenía efecto benéfico en hueso.
En el año 1940 se describió que existia riesgo de cáncer en individuos susceptibles por lo que se presentó un desuso de los estrogenos.
En 1966 se comentó que la menopausia era una enfermedad curable, por lo que nuevamente inició su uso en forma generalizada, hasta alcanzar en 1970 una venta de estrógenos de 400%, pero también en ese mismo decenio, en el año de 1975 se informó que existía un aumento del riesgo de cáncer endometrial, por lo que inició nuevamente una disminución del uso de estrógenos y para el año de 1980 esta disminución se presnetó en forma dramática, pero además en ese mismo año se hizo la observación que la adición de progesterona disminuía el desarrollo de cáncer de endometrio.
En esta época reciente se puede resumir que para el año de 1995 la TH con estrógenos tomó nuevamente su máximo auge, pero nuevamente tuvo un descenso importante en su uso cuando en el año de 2002 se informó de acuerdo a los estudios WHI que el uso de estrógenos asociado a una progestina tenía más riesgos que beneficios, ya que existía mayor riesgo de presentar enfermedad coronaria, accidente vascular cerebral, cáncer de mama y tromboembolismo venoso, por lo que el estudio suspendió esta forma de TH y recomendó no emplear progestinas.
Parte de este estudio continuó, con las pacientes que usaban estrógenos solos, por lo que para el año 2004 se concluyó que aún persistía riesgo para la presencia de accidente vascular cerebral y el tromboembolismo venoso, mientras que el riesgo permanecia neutral para la enfermedad coronaria y el cáncer de mama, lo que significaba que era mejor emplear estrógenos solos como TH ya que se presentaban menos complicaciones.
El consenso general es que estos estudios se deben interpretar en base a los que representa el riesgo absoluto que es el número de casos que se presentan y el riesgo relativo que es el riesgo de que suceda un evento adverso, ya que los resultados se muestran como el número de casos por 10 mil mujeres por año uso.
Estos comunicados hicieron que el número de prescripciones descendiera dramáticamente a partir del 2002 para el uso de estrógenos asociados a progestinas, así como los estrógenos solos, a diferencia de la TH por vía transdérmica y vaginal, las cuales han mantenido una frecuencia de uso sin cambios a través de los últimos años.
BENEFICIOS OBSERVADOS CON LA TH
Se han descrito una serie de beneficios aparentes en la mujer que utiliza TH, aunque muchos de estos no han sido demostrados fehacientemente.
Estos beneficios se han observado sobre la disminución en la mortalidad por enfermedad cardiovascular, reducción en la osteoporosis, sobre la incontinencia urinaria, la enfermedad de Alzheimer, el cáncer de colon, la degeneración macular del adulto, sobre la enfermedad metabólica y los síntomas de la menopausia.
Sin embargo, a pesar de estas observaciones no se recomienda emplear TH como primera línea para mejorar o prevenir cualquiera de estos padecimientos, es decir la indicación primaria para el empleo de la TH es el mejorar los síntomas del climaterio.
IMPORTANCIA DE LA TH
La TH ha generado cambios en diferentes estratos sociales, ya que se ha convertido en el centro de atención de la mujer adulta.
Esto ha hecho que el cuidado y uso de fármacos para tratar el climaterio sea multidisciplinario, ya que intervienen instructores de acondicionamiento físico y mental, así como orientadores de nutrición; se ha hecho atención especializada por la necesidad de atender diferentes órganos involucrados en los cambios asociados a la menopausia donde intervienen el ginecólogo, el médico internista, el cardiólogo, el endocrinólogo y otras áreas subespecializadas de acuerdo a los cambios patológicos que aquejan a la mujer.
Toda la atención centrada en el climaterio ha dejado un beneficio clínico, ya que actualmente se logra mejorar los síntomas en su totalidad y en consecuencia la calidad de vida de estas mujeres es mejor, pueden continuar sus actividades de la vida diaria sin limitaciones, ya que en algunos casos los síntomas llegan a ser tan intensos que causan impedimento para desarrollar su actividad social de manera normal, en estos casos el pánico que puede existir les impide salir a la calle, así como abordar el transporte público, por lo que sólo quieren permanecer en casa.
Todo esto ha generado la necesidad de contar con opciones terapéuticas, ya que cada paciente tiene diferentes respuestas y necesidades, por lo que se han realizado diversas presentaciones, dosis, muchas formulaciones de estrógenos y la habilitación de todas las vías de administración conocidas.
